Perché la seconda ondata non sarà l’ultima. Pregliasco: «È come lanciare un sasso in mezzo allo stagno»

Negli scorsi giorni gli annunci delle aziende. Pfizer efficace al 90%. Moderna efficace al 94,5%. E intanto, mentre l’Unione europea chiude contratti per il numero di dosi da acquistare, il ministro della Salute Roberto Speranza rassicura: «Ci sarà una campagna di vaccinazione anti-Covid nel Paese che sarà senza precedenti». Ora che le buone abitudini, le regole sul distanziamento e il tracciamento dei contagi non sono serviti a bloccare la seconda ondata, il vaccino sembra essere rimasta l’ultima carta da giocare per domare il Coronavirus. Sulla sua capacità di fermare la prima pandemia del terzo millennio, cominciano però sollevarsi diversi dubbi dalla comunità scientifica. O meglio: qualcuno inizia ad avvertire che se anche il vaccino dovesse essere sintetizzato nei prossimi mesi e distribuito su larga scala, bisognerà aspettarsi comunque altri sussulti del virus.
Lo dice anche Maria Rosaria Capobianchi, la virologa che guida il laboratorio dello Spallanzani di Roma: «Qualsiasi prospettiva di un’uscita rapida da questa pandemia, compreso l’arrivo dei vaccini, è un’ipotesi consolatoria». Sulla sua capacità di fermare la prima pandemia del terzo millennio, cominciano però sollevarsi diversi dubbi dalla comunità scientifica. O meglio: qualcuno inizia ad avvertire che se anche il vaccino dovesse essere sintetizzato nei prossimi mesi e distribuito su larga scala, bisognerà aspettarsi comunque altri sussulti del virus. Lo dice anche Maria Rosaria Capobianchi, la virologa che guida il laboratorio dello Spallanzani di Roma: «Qualsiasi prospettiva di un’uscita rapida da questa pandemia, compreso l’arrivo dei vaccini, è un’ipotesi consolatoria».
Un
futuro insieme al virus
L’epidemiologo Fabrizio Pregliasco parte da un paragone: «Bisogna pensare a un sasso gettato nello stagno. Un’epidemia come questa crea per forza diverse ondate, una dopo l’altra. La popolazione intanto comincia a reagire, vengono creati i vaccini, e le ondate diventano sempre più deboli». Il paragone più simile che si può fare è quello con l’influenza spagnola arrivata nel 1918. Nel grafico cui sotto si vede l’andamento dei contagi tra Galles e Inghilterra negli anni più acuti dell’epidemia.
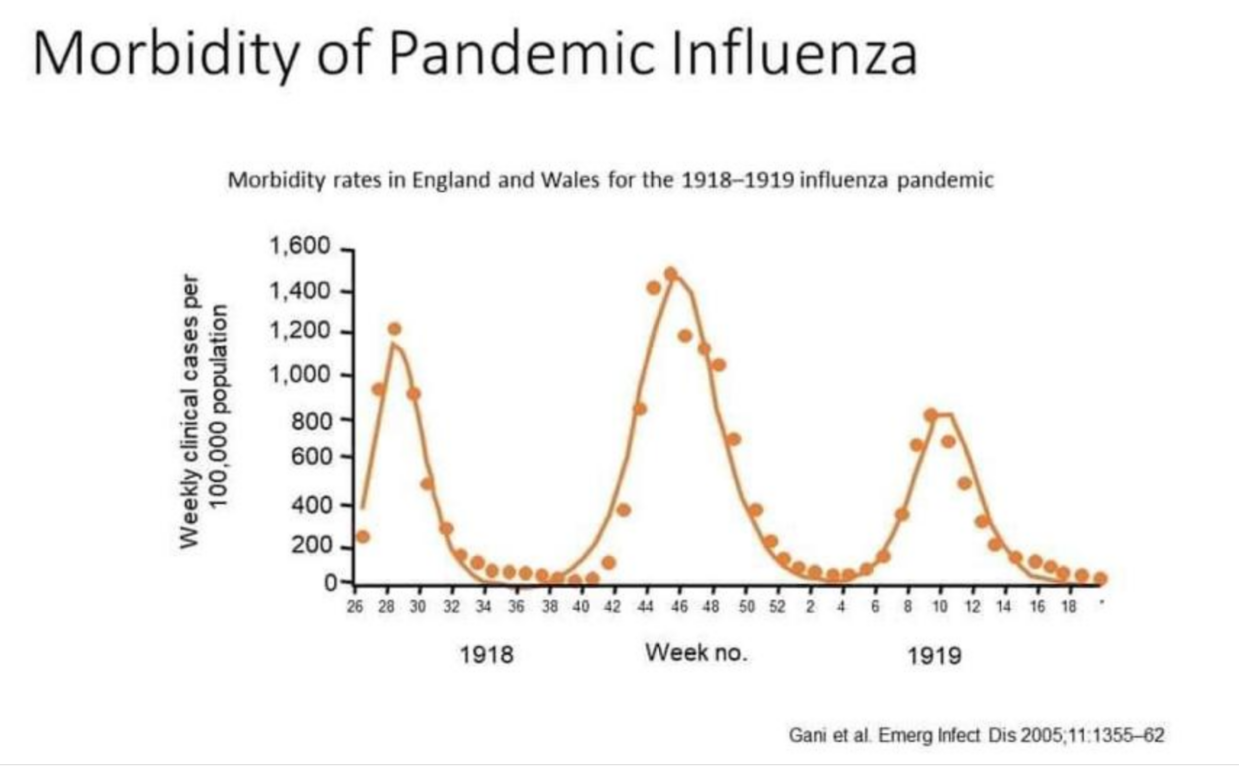
Ondate che vanno decrescendo sempre di più mentre ci si allontana dai primi contagi. «Purtroppo ci conviveremo – spiega Pregliasco – guardiamo anche l’H1N1, l’influenza che ha cominciato ad apparire nel 2009. Non aveva gli stessi effetti devastanti del Coronavirus, certo. Eppure con il tempo anche questa è diventata semplicemente un’influenza stagionale».
Il
rebus dei superdiffusori
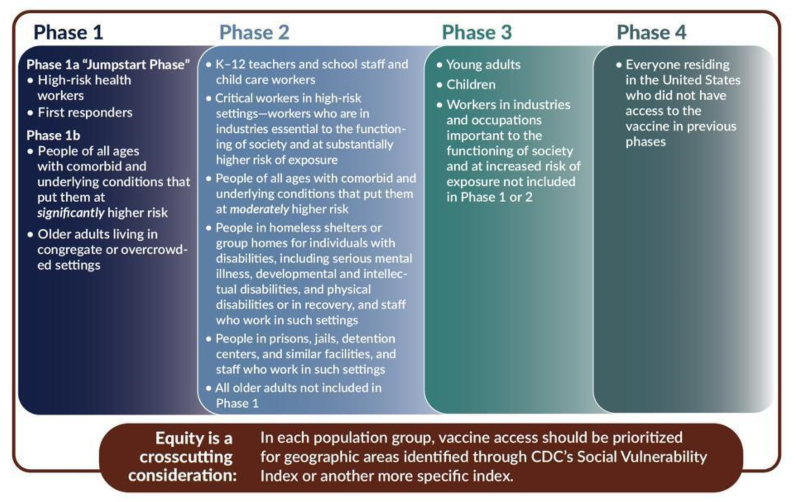
Uno dei punti più delicati della strategia di distribuzione del vaccino sarà scegliere a chi darlo prima. Lo schema definito dai Centers for Disease Control and Prevention (Cdc) degli Stati Uniti prevede un meccanismo a quattro fasi. Si parte dagli operatori sanitari per arrivare ai bambini. Ma altre teorie guardano anche ai superdiffusori, le persone che per lavoro si muovono fra ambienti diversi creando un tessuto di reti sociali. Social butterfly, vengono definite dai ricercatori.
«Questo virus – continua Pregliasco – ha un R0 di 2,5. Per arrivare all’immunità di gregge su tutto il territorio nazionale bisogna che il vaccino raggiunga il 60% o anche il 70% della popolazione. Io seguirei lo schema proposto dal Cdc perchè è il più applicabile ma i superdiffusori restano un rischio. In alcuni casi si è visto come un singolo paziente infetto possa contagiare anche 16 persone».
Leggi anche:
- Il vaccino di AstraZeneca efficace al 70% contro il Coronavirus: «Al 90% con regime ottimale. Costa meno ed è più semplice da conservare»
- Coronavirus, questa è la foto della famiglia turca dello «scopritore» del vaccino Pfizer? Non risulta!
- Coronavirus, Ricciardi apre all’obbligo di vaccinazione: «Non lo escludo»
- Coronavirus, i numeri in chiaro. Pregliasco: «Avremo ancora due o tre settimane di numeri devastanti sui morti»
- Perché la seconda ondata non sarà l’ultima. Pregliasco: «È come lanciare un sasso in mezzo allo stagno»
- Coronavirus, la corsa al vaccino al traguardo: nel Regno Unito prime dosi dal 1° dicembre, in Usa e Germania entro fine anno
- Coronavirus, Speranza: «Situazione molto seria, numeri ancora imponenti». Ma sul vaccino non c’è obbligo: «Meglio la persuasione»
- Vaccino anti-Covid, il direttore dell’Aifa apre all’obbligo «per personale sanitario e delle Rsa»
- La biologa a capo del laboratorio dello Spallanzani che non va in tv: «Contro il Coronavirus servirà un vaccino all’anno»
- Il direttore dell’Aifa: «Ai no-vax risponderemo con i dati, ma nessuno sarà costretto. Vi spiego perché questi vaccini sono sicuri»
- Vaccino anti-Covid, lo schiaffo del Cts a Crisanti: «Frasi inopportune da una persona senza competenza»
- Aprire cinema e teatri per la campagna di vaccinazione anti-Covid: l’idea dei CineVax secondo Ilaria Capua
- Galli: «Farò da volontario per il vaccino anti-Covid». E sulle riaperture avverte: «Non è il tempo del liberi tutti»
