Plasma iperimmune, a che punto è la sperimentazione della terapia contro la Covid-19


Dopo la morte del dottor Giuseppe De Donno, pioniere italiano della terapia Covid con plasma iperimmune, si è tornati a parlare della “sua” presunta efficacia. I primi a utilizzare il plasma iperimmune nei pazienti Covid erano stati i medici cinesi di Shangai, i quali pubblicarono un articolo successivamente citato dal nostro Istituto Superiore di Sanità in una pubblicazione del 9 aprile 2020. Ricavato dal siero di pazienti convalescenti, si prendono gli anticorpi neutralizzanti di chi è guarito affinché intervengano nei pazienti ancora malati. Una terapia che non è affatto nuova, veniva infatti usata nel trattamento dell’Ebola nel 2014 e nella MERS nel 2015, ma ha un difetto: si tratta di una forma di immunizzazione passiva che non fornisce all’organismo del malato la possibilità di sviluppare autonomamente gli anticorpi neutralizzanti contro la malattia, al contrario di quanto accade con i vaccini.
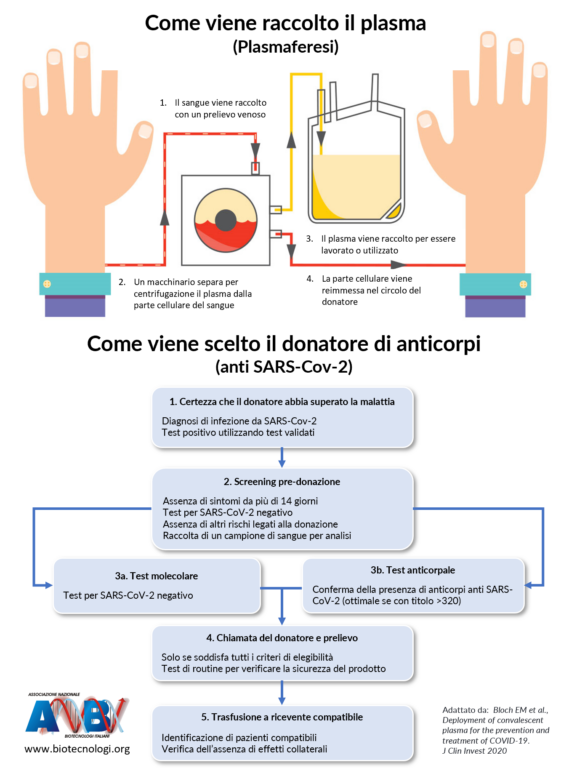
Che cos’è il plasma (parlando di siero)
In molti definiscono i vaccini con il termine “siero”, ma non è affatto un “sinonimo” e risulta essere estremamente errato. Il siero, infatti, è un liquido ottenuto dal sangue, formato dal plasma. I vaccini, di fatto, non vengono prodotti utilizzando alcun liquido derivato dal sangue.
Dopo questa breve premessa, passiamo alla definizione di plasma citando quanto riportato dal portale Dottore, ma è vero che…? della FNOMCeo:
Il plasma è la parte liquida del sangue. È di colore giallo chiaro e composto da circa il 91% di acqua. Costituisce circa il 55% del sangue, mentre l’altro 45% è fatto da globuli rossi, globuli bianchi e piastrine, deputate alla coagulazione. Quando l’organismo è esposto a un virus, la risposta è nella produzione di anticorpi, proteine che possono aiutare a “disattivarlo”, contrastandone l’azione. Questi anticorpi – che un articolo sul New York Times descrive come “l’esercito interno che lavora per sconfiggere gli invasori stranieri” [4] – sono contenuti nel plasma. E, una volta guariti da un’infezione, quegli anticorpi rimangono nel plasma per un certo periodo di tempo, pronti a combattere quel virus qualora tornasse. Il periodo di tempo varia e ogni virus richiede i propri anticorpi.
Come si ottiene il plasma iperimmune
Al fine di ottenere il plasma iperimmune bisogna prelevare il sangue dalle persone guarite da una patologia, nel caso in esame la Covid19. Affinché sortisca effetti, il plasma ottenuto deve essere ricco degli anticorpi neutralizzanti contro il virus da combattere. La procedura, però, è complessa e ha dei limiti, tra i quali il fatto di dover trovare i pazienti guariti adatti.
Open si è occupato, in particolare nella sezione Fact-checking, della terapia basata sul plasma iperimmune. Il primo articolo di approfondimento risale al 3 maggio 2020, intitolato «Coronavirus. La cura col plasma funziona? Si, ma ci sono dei limiti e la ricerca continua», in cui riportavamo l’efficacia della terapia nei confronti dei pazienti meno gravi, quindi con dei limiti ammessi dagli stessi ricercatori di Mantova, e della difficoltà di individuare i donatori. Quest’ultima problematica era stata ammessa dal Dott. Massimo Franchini, ematologo e primario del centro trasfusioni dell’ospedale di Mantova che lavorava insieme a Giuseppe De Donno nello studio della terapia: «Il limite principale è individuare i donatori guariti e arruolabili. La seconda difficoltà è la complessità del progetto».
Come riportato dall’Avis, il plasma iperimmune può essere ottenuto da persone che hanno un alto “titolo anticorpale” e dunque contenere un alto numero di anticorpi specifici contro il Sars-Cov-2. La donazione risulta fondamentale, ma secondo l’Avis «risulta molto improbabile pensare di poter guarire tutti i pazienti di coronavirus del mondo attraverso delle trasfusioni di plasma iperimmune che, come detto sopra [il riferimento è all’alto “titolo anticorpale”, n.d.r.], deve rispondere a requisiti molto rigidi che non tutti i pazienti guariti hanno».
Oltre a poter reperire i donatori adatti, bisogna considerare che la donazione di plasma ha un limite: si può effettuare un prelievo massimo complessivo di 1,5 litri al mese. Quanto plasma veniva somministrato ai pazienti nell’ospedale di Mantova? Il carabiniere citato nell’articolo della Gazzetta di Mantova, aveva donato 600 ml di plasma a metà aprile 2020 dal quale si potevano ricavare due dosi.
Soluzione definitiva? Serve, ma non lo è
Già nei primi mesi della Pandemia Covid19, in molti avevano scommesso nella terapia del plasma iperimmune come la svolta per la gestione della malattia. Dagli studi effettuati nel corso dell’ultimo anno, purtroppo, non si era rivelata adeguata per il trattamento dei pazienti gravi, ma di quelli a uno stato iniziale della malattia o come profilassi dell’infezione. Di certo, risulterebbe utile per i pazienti con problemi relativi al sistema immunitario in quanto si trovano nella condizione di non poter contare sulle proprie difese.
L’errore iniziale, dunque, era stato quello di dipingere o presentare la terapia come la “cura definitiva“. Il Dott. Raffaele Bruno, direttore di Malattie infettive presso l’ospedale San Matteo di Pavia che ha collaborato nella sperimentazione con i colleghi di Mantova, tra questi Giuseppe De Donno, affermò con chiarezza davanti alle telecamere di Tv2000 (dal minuto 4:14 del video sotto riportato) che la terapia «non sicuramente è la soluzione del problema, ma un ulteriore aiuto nel cercare di combattere questa malattia».
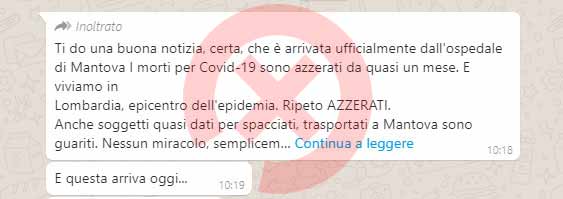
Nel corso del 2020, in particolare sui social, era circolata la voce che la terapia avesse azzerato i decessi presso l’ospedale di Mantova. Una notizia falsa, come verificato dai colleghi di Facta in un articolo del 5 maggio 2020: «L’informazione circa l’azzeramento dei decessi nell’ospedale della provincia lombarda è priva di fondamento. Non ne si trova traccia né sul sito dell’Asst Mantova e non è stata confermata dall’ospedale contattato dalla redazione di Facta».
Gli studi
Molti sono stati negli anni gli studi osservazionali, ma non quelli randomizzati con un gruppo di controllo. In estrema sintesi, tali studi vengono effettuati su dei gruppi di pazienti dove da una parte ricevono il farmaco, o in questo caso il plasma iperimmune, mentre altri vengono trattati con un placebo o un trattamento diverso al fine di riscontrare l’efficacia del prodotto.
Come riportato dal portale Dottore, ma è vero che…? (il sito della Federazione Nazionale degli Ordini dei Medici Chirurghi e degli Odontoiatri), a ottobre 2020 era stato pubblicata una revisione della Cochrane Library dove venivano riportati i risultati di 19 studi sull’efficacia e la sicurezza della terapia. Solo due di questi erano randomizzati, dove gli autori conclusero che «non è chiaro se il trattamento con plasma proveniente da persone guarite da Covid-19 sia efficace per le persone ricoverate con questa patologia».
Gli studi, però, sono aumentati nel tempo e la revisione della Cochrane Library è stata aggiornata il 20 maggio 2021 citando l’esistenza di 77 studi randomizzati in corso, ma i risultati non sono proprio quelli attesi dai sostenitori della terapia.
In uno degli studi randomizzati, pubblicato sul New England Journal of Medicine, non vennero riscontrati particolari differenze tra il gruppo dei pazienti che hanno ricevuto la terapia e quello che non l’aveva ricevuta.
Lo studio italiano Tsunami, promosso dall’Istituto Superiore di Sanità e dall’Aifa, venne composto da 477 pazienti positivi al Sars-Cov-2, con polmonite e difficoltà respiratorie, suddivisi in un gruppo da 246 e un altro da 231. Il risultato venne pubblicato in un comunicato dell’Aifa dell’8 aprile 2021, riscontrando che «non è stata osservata una differenza statisticamente significativa nell’end-point primario (“necessità di ventilazione meccanica invasiva, definita da un rapporto tra PaO2/FiO2 < 150, o decesso entro trenta giorni dalla data di randomizzazione”) tra il gruppo trattato con plasma e quello trattato con terapia standard».
Negli Stati Uniti la terapia venne autorizzata dall’FDA, portando al trattamento di 105.000 pazienti affetti da Covid19. Venne riscontrato, come riportato in un articolo del Washington Post del 9 novembre 2020, che l’11% dei pazienti non intubati che avevano ricevuto il plasma con alti livelli di anticorpi morirono entro 7 giorni dalla trasfusione, rispetto al 14% di quelli che avevano ricevuto il plasma con basse cariche anticorpali. Nonostante ciò, la terapia venne comunque autorizzata nell’agosto 2020 in via emergenziale non avendo riscontrato pericoli per la salute dei pazienti.
In un comunicato del National Institutes of Health (NIH), pubblicato il 2 marzo 2021, si riporta chiaramente che la sperimentazione (condotta in 47 dipartimenti di emergenza ospedaliera nel territorio americano) non ha fornito alcun beneficio significativo nei pazienti ospedalizzati con sintomi lievi. Lo stesso NIH, secondo gli ultimi aggiornamenti in data 8 luglio 2021, non consiglia la terapia del plasma iperimmune per il trattamento della Covid19, affermando che non ci sono prove sufficienti per raccomandare o meno il suo utilizzo.
Giuseppe De Donno, insieme ai medici dell’ospedale di Mantova, pubblicò nel febbraio 2021 uno studio nella rivista Mayo Clinic Proceedings: Innovations, Quality and Outcomes, dalla Fondazione Mayo Clinic di Rochester del Minnesota. Intitolato RESCUE, la terapia utilizzata avrebbe dimostrato una riduzione della mortalità del 65% nei pazienti trattati. Basato su 22 pazienti anziani con infezione da Covid19, non risulta essere uno studio randomizzato, bensì uno studio prospettico.
La teoria di “Bigh Pharma”
Secondo alcune teorie, ad ostacolare l’utilizzo della terapia “miracolosa” ci sarebbe “Big Pharma” a favore degli anticorpi monoclonali o dei vaccini. Il problema è la mancanza di un riscontro sull’efficacia del plasma iperimmune attraverso il rigoroso metodo scientifico. Tale terapia venne appoggiata anche dall’allora presidente americano Donald Trump, il quale però venne trattato con gli anticorpi monoclonali e non con il plasma iperimmune.
Falsità sulla vicenda italiana del plasma iperimmune
Tra le diverse notizie false diffuse nel corso della sperimentazione del plasma iperimmune, alcune riguardano il caso Giuseppe De Donno. L’idea che il medico e il suo reparto venissero ostacolati, inviando addirittura i Carabinieri del NAS presso la struttura ospedaliera, venne di fatto smentita dallo stesso De Donno: «I Nas hanno fatto una semplice telefonata in ospedale per raccogliere sommarie informazioni su quello che stavamo facendo. Dopo quella telefonata non ho più sentito nulla e sono trascorsi alcuni giorni».
Ancora su De Donno venne diffusa la notizia che fosse stato censurato e imbavagliato a seguito della “scomparsa” della sua pagina Facebook. Alla fine, fu lo stesso medico a raccontare che la pagina era stata da lui nascosta e poi ripristinata.
Conclusioni
Ad oggi non vi sono conferme che la terapia del plasma iperimmune sia efficace nei confronti dei pazienti gravi, mentre risulterebbe utili nelle fasi precoci e tutt’oggi utilizzato per aiutare i pazienti con problemi legati al sistema immunitario.
Leggi anche:
- «Lo hanno ucciso»: le teorie del complotto su Giuseppe De Donno morto
- Si è tolto la vita il dottor De Donno, pioniere delle cure Covid col plasma iperimmune
- Il plasma iperimmune non funziona sui pazienti gravi. La conferma arriva dallo studio Tsunami
- Coronavirus, negli Usa dietrofront della Fda sulla terapia con il plasma: «I dati sui benefici sono stati travisati». In Perù lockdown prorogato fino a ottobre
