Coronavirus, la corsa al vaccino è cominciata: le regole e i tempi della competizione


Il 28 aprile scorso Nature contava 90 potenziali vaccini contro il SARS-CoV2. In meno di due mesi se ne contano oltre 130: nel momento in cui scriviamo otto sono alla prima fase di sperimentazione; altrettanti hanno raggiunto la seconda; due si piazzano in fase tre.
Alcuni li avevamo già trattati in precedenti articoli, come quello dell’Università di Pittsburg, il PittCoVacc, ancora in fase preclinica. Il vaccino della Johnson & Johnson è invece realizzato nell’ambito di un fondo stanziato dal Governo degli Stati Uniti, ed è in attesa di arrivare alla fase 2 entro metà luglio.
In cosa consistono le varie fasi di sperimentazione dei vaccini? Quali sembrano avere più possibilità di essere efficaci? Facciamo il punto di questa corsa al vaccino.
Le fasi della sperimentazione
Per garantire sicurezza ed efficacia di un vaccino, come di qualsiasi farmaco e terapia, occorre seguire determinate fasi di sperimentazione, ed è impensabile snellirle in nome di una pur comprensibile urgenza. Riportiamo quanto afferma su Scienza in rete l’esperta di comunicazione della Scienza Roberta Villa:
«Se si vuole guadagnare tempo lo si può fare accelerando le operazioni burocratiche, non i controlli: le conseguenze di una brutta sorpresa andrebbero infatti ben oltre i danni, anche se fossero lievi, a eventuali persone colpite, ma rischiano di riflettersi, come già accaduto in passato, sulla fiducia nei confronti di tutte le altre vaccinazioni, con un effetto a catena che potrebbe provocare alla lunga un impatto ancora peggiore».
È fondamentale parcellizzare il rischio di fenomeni avversi. Supponiamo di voler sapere quanto sono frequenti i cigni neri in una popolazione. Partendo da un campione di qualche decina, se trovo degli esemplari neri ho già l’indizio che probabilmente sono frequenti; diversamente man mano che espando il campione, se non vedo mai cigni neri, diminuisce la probabilità di trovarne.
In casi di emergenza sanitaria – come quella attuale – si possono accelerare i tempi, combinando più fasi. Diversi potenziali vaccini contro il Coronavirus sono per esempio «Phase I/II trials». Ci vuole il tempo che serve, senza fretta, anche perché i risultati dei test devono essere sottoposti a peer review, con ulteriori accertamenti da parte degli enti competenti.
A proposito di accelerazioni metodologiche e burocratiche, il Governo americano ha stanziato dei fondi per cinque potenziali vaccini, tra cui quello della Johnson & Johnson, ch’è un esempio di Phase I/II trial. Il tutto fa parte della Warp Speed, promossa dalla White House.
- Si comincia sempre coi test preclinici, dove è indispensabile la Sperimentazione animale. Oggi più che mai è diventata evidente l’importanza di utilizzare degli organismi complessi, in qualche modo simili al nostro, perché una terapia non può dimostrare efficacia e sicurezza sulle sole piastrine da laboratorio. Gli esperimenti in vitro sono sicuramente importanti, ma come primo passo. Già il passaggio dagli esperimenti nelle colture cellulari ai test sugli animali, screma numerose idee che sembravano inizialmente promettenti;
- A questo punto il vaccino passa alla Fase I, dove lo si somministra a un piccolo gruppo di persone perfettamente sane, magari del personale sanitario, cominciando a testarne efficacia e sicurezza, cosa che si ripeterà ovviamente nelle fasi successive;
- Nella Fase II il numero di volontari a cui si somministra il vaccino comincia a essere più ampio, nell’ordine delle centinaia di persone, divise per gruppi con differenti caratteristiche, almeno uno di questi riceverà un placebo, così da scremare effetti dovuti alla suggestione o ad altri fattori non visti nelle fasi precedenti;
- Nella Fase III si fa grosso modo lo stesso genere di test di quella precedente, ma con migliaia di volontari. Diventa fondamentale accertarsi che non vi siano significativi casi di eventi avversi.
Conoscere il nemico
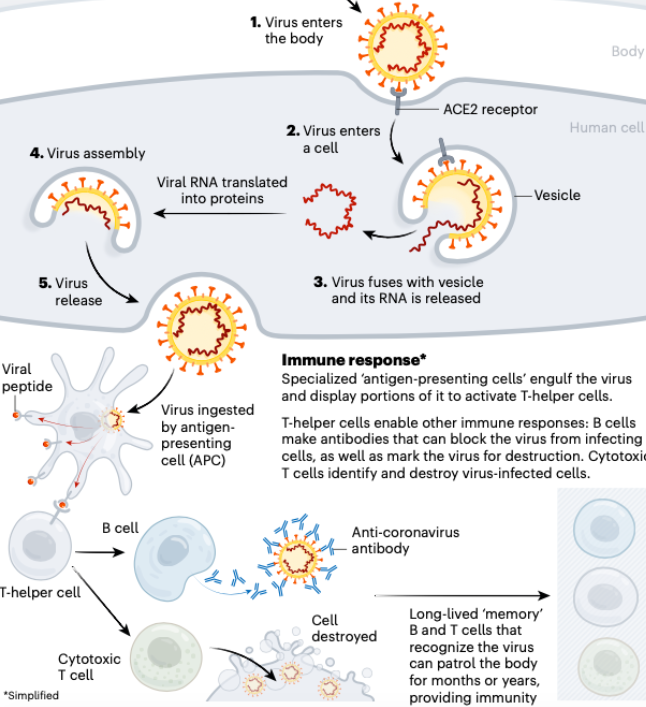
Lo scopo di un vaccino è quello di indurre il Sistema immunitario a produrre gli anticorpi relativi al patogeno, senza che si scateni la malattia. Dobbiamo avere una serie di conoscenze quindi, riguardo alla capacità degli esseri umani di produrre gli anticorpi e avere un’idea di quanto dura l’immunità, tutti aspetti che presentano ancora diverse controversie, anche se dagli studi emergono evidenze del fatto che tutti i pazienti sintomatici sviluppano gli anticorpi, quelli neutralizzanti in particolare si legano proprio alla proteina Spike (S).
È fondamentale conoscere il nemico. L’idea classica di vaccino è quella di isolare il virus e attenuarlo. Oggi però si usano soprattutto altri metodi. Isolato il virus, quindi facendogli infettare delle cellule in coltura, si è potuto studiare il genoma e la glicoproteina Spike (S), principale antigene che il Sistema immunitario deve imparare a riconoscere; il virus lo utilizza per prendere come bersaglio i recettori ACE2 delle nostre cellule, in particolare quelle delle vie respiratorie. Alcuni studi preprint suggeriscono che la neuropilina-1 possa aver giocato un ruolo nel potenziare la virulenza del SARS-CoV2; altri ipotizzano che la mutazione «D614G» lo abbia reso più infettivo.
Per quanto riguarda la risposta del Sistema immunitario e la famigerata tempesta di citochine, associata a numerosi casi gravi e mortali di Covid-19, sono in studio dei principi attivi che aiuterebbero a ridurre la mortalità dei pazienti più gravi. Si tratta però di una corsa parallela al vaccino, che citiamo per completezza.
Tutte queste conoscenze emerse dagli studi sperimentali ed epidemiologici, contribuiscono a ispirare una strategia rispetto ad altre, nella competizione tra aziende e istituti di ricerca impegnati nello sviluppo di un vaccino.
ADE: l’inferno dei vaccini che non superano i test
Con la sigla ADE (Antibody Dependent Enhancement), si indica il «potenziamento anticorpale», ovvero la condizione paradossale in cui gli stessi anticorpi si piegano a vantaggio del virus, migliorandone l’infettività. In alcuni casi può accedere che le stesse cellule del Sistema immunitario finiscano per diventare bersagli del virus, che si moltiplica al loro interno.
Il fenomeno è stato osservato sia in vitro che in vivo, per esempio nella dengue in pazienti gravi, e coinvolgeva gli anticorpi non neutralizzanti. Oggi il vaccino contro la dengue è registrato – per la FDA – solo per pazienti che hanno già avuto la malattia almeno una volta.
Comprensibilmente si tratta di un genere di inconvenienti di cui occorre tener conto. I meccanismi dell’ADE sono ancora oggetto di studio, e gli approcci messi in atto per trovare un vaccino contro il SARS-CoV2 ne tengono conto, onde minimizzare o annullare del tutto il rischio che si verifichi.
Come funzionano i vaccini in fase sperimentale più avanzata
È possibile usare frammenti del genoma virale per ottenere una risposta del Sistema immunitario. Ci eravamo occupati per esempio di quello in studio dalla Moderna, il cui funzionamento è stato frainteso dai complottisti. Si tratta di iniettare nei pazienti l’mRNA che codifica la proteina Spike (S), in questo modo saranno le nostre stesse cellule a produrre il vaccino, consistente nel generare e mettere in circolo gli antigeni.
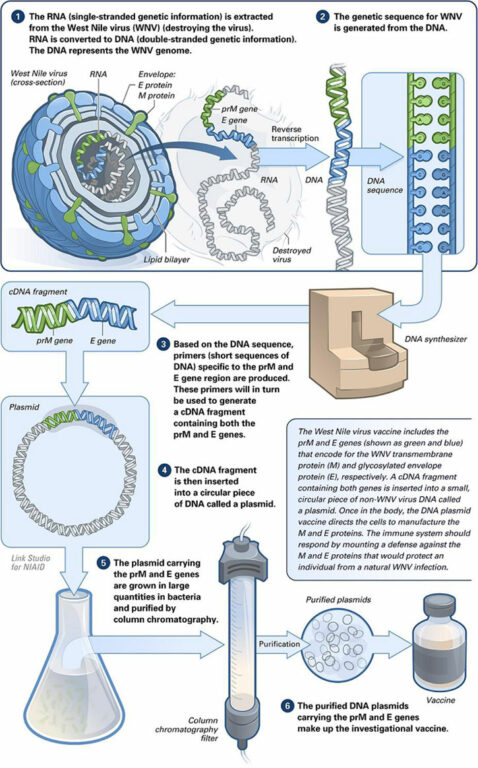
La INOVIO avrebbe invece sperimentato un vaccino genetico basato sul DNA. Del resto il DNA non fa altro che produrre mRNA, per “comunicare” i suoi messaggi dal nucleo al resto della cellula. Così la società ha sviluppato un frammento denominato «INO-4800», il quale ha le informazioni per produrre la glicoproteina Spike (S).
I vaccini più promettenti che hanno superato i test preclinici sono, oltre ai già citati di Moderna (Fase I) e INOVIO (Fase I), quello della BioNTech (Warp Speed) e dell‘Imperial College di Londra (Fase I/II).
Altre società, come la Johnson & Johnson (Warp Speed: in Fase I/II a partire da metà luglio), usano degli adenovirus resi innocui e incapaci di infettare, con innestato nel loro genoma la parte di RNA che codifica la proteina Spike (S), divenendo così dei vettori dedicati alla produzione dell’antigene.
Con approccio simile, si dirige in Fase III nell’ambito del progetto Warp Speed anche il vaccino della AstraZeneca. Seguono i vaccini della CanSino Biologics (Fase II), e della MERCK (Warp Speed), la quale si avvale del Vesicular stomatitis virus (VSV), già utilizzato nel vaccino contro l’Ebola.

I vaccini basati esclusivamente sulle proteine del virus per indurre una reazione immunitaria sono tutti in fase preclinica – compreso il PittCoVacc – a eccezione di quelli della Novavax (Fase I/II) e della Clover Biopharmaceuticals (Fase I).
Altre società stanno sperimentando versioni indebolite o inattivate del SARS-CoV2, arrivando oltre i test preclinici: Sinovac Biotech (Fase I/II); Sinopharm (Fase I/II); Institute of Medical Biology at the Chinese Academy of Medical Sciences (Fase I). Notiamo che si tratta di una strada intrapresa solamente da società cinesi. Ma per ottenere vaccini in questo modo servono grandi quantità di virus, e industrie che lo riescano a produrre in sicurezza.

Gli australiani del Murdoch Children’s Research Institute, sono gli unici al momento ad aver portato in Fase III un vaccino usato nel Secolo scorso contro la tubercolosi (Bacillus Calmette-Guerin). L’idea è che possa parzialmente proteggere anche contro il Covid-19. Al momento esistono scarse evidenze riguardo alla capacità delle vaccinazioni contro la tubercolosi, di prevenire le infezioni respiratorie. L’ipotesi di chi sostiene questa strada è che inducano una risposta immunitaria più efficiente.
Foto di copertina: Jernej Furman | Doctor in face mask holding syringe with Covid-19 Vaccine text.
Leggi anche:
- Coronavirus, il gruppo sanguigno A aumenta la probabilità di avere sintomi più gravi
- Coronavirus. Individuata una proteina che aiuterebbe il virus a infettare le cellule
- Coronavirus, l’accusa del Lancet al Regno Unito: «La gestione dell’emergenza è il più grande fallimento di una generazione»
- Coronavirus, Johnson & Johnson accelera la corsa allo sviluppo di un vaccino
- Coronavirus, come l’incertezza della politica può aiutarci a comprendere la pandemia
- Milano, in piazza per ricordare George Floyd: «Il razzismo è il peggior virus, l’Italia non è innocente» – Le immagini
- Vogliono avvelenarci con le mascherine della Protezione Civile allo Zinco Piritione? Falso!
- La bufala su Salvini e la foto dell’Etna: il fotomontaggio e il post modificato
- La morte di Floyd è una false flag? La teoria di complotto del poliziotto attore
- Bufala! Le foto di Donald Trump e Hitler con la Bibbia in mano
- George Floyd. Agente FBI arrestato perché nero? Falso!
- «È tempo di cambiare il mondo». Jorit omaggia George Floyd: ecco il nuovo murale a Napoli
- Bristol, proteste per George Floyd: demolita la statua del mercante di schiavi – Video
- Nyt, si dimette l’editor nella bufera dopo l’articolo sull’intervento militare nelle proteste
- Coronavirus. La shitstorm dei NoMask contro il video filastrocca dei bambini con le mascherine
- Lo studio di Harvard sugli ospedali di Wuhan affollati a ottobre: le foto satellitari. Pechino: «Ridicolo»
- Coronavirus, tutte le notizie della notte – Dietrofront del governo brasiliano: tornano i dati completi, quasi 33 mila nuovi casi. Negli Usa sono oltre 17 mila
- Slittano le tariffe sociali, niente sconti sui voli. E i biglietti schizzano alle stelle
- Anthony Fauci: «Nuova ondata di Coronavirus è inevitabile. L’Europa lavori a un suo vaccino»
- Fase 3, riaprono le discoteche: si torna a ballare, ma distanti. No ai buffet per i matrimoni
- Coronavirus. Studio dimostra che col caldo il virus resiste pochi secondi nelle superfici?
- Coronavirus, una nuova speranza per i pazienti gravi: il desametasone «è il primo salvavita»
- Il rapporto finale dell’Iss sulla strage nelle case di riposo: «Il 41,2% possibili decessi per Coronavirus»
- Coronavirus, tutte le notizie della notte: 840 morti in Usa in 24 ore. Bruce Springsteen contro Trump: «Mettiti la mascherina»
- Coronavirus, il direttore di Lancet: «Se l’Italia avesse chiuso prima molte vite sarebbero state salvate»
- Coronavirus, cosa ci dicono i nuovi focolai nel mondo. Il virologo Maga: «Focus sui luoghi di lavoro»
- Un terzo degli americani non vuole vaccinarsi per il Coronavirus. Fauci avverte: «Così rischia di essere inutile»
- Un vaccino obbligatorio contro il Covid-19? Intervistiamo tre esperti di comunicazione della scienza
- Quando ce ne andiamo, sentiamo chi ci sta intorno? E siamo coscienti di essere morti? Le conclusioni di due studi americani
